Что такое бактериальный конъюнктивит
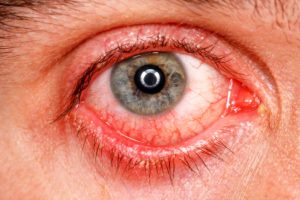
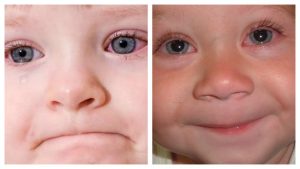
Содержание Бактериальный конъюнктивит или офтальмия — воспаление слизистой оболочки глазного яблока, вызываемое бактериями. Возникает при снижении иммунитета и высокой активности возбудителя. На приеме у врача конъюнктивит выявляется в 30% случаев, причем 70% из них — бактериальные. Бактериальный и вирусный конъюнктивит являются инфекционным процессом. Возбудителями первого становятся обычно пиогенные микробы. Офтальмия встречается чаще у детей 2–7 лет, но может быть и у взрослых, но у них конъюнктивит чаще вирусный. Нередко встречается сочетание конъюнктивита и блефарита или же конъюнктивита и кератита. Бактериальный конъюнктивит не имеет сезонности. Заразен ли бактериальный конъюнктивит? Инфекционное начало делает бактериальный конъюнктивит заразным и требует мер предосторожности. При воспалении в процесс вовлекается тонкая прозрачная эпителиальная ткань (конъюнктива), которая выстилает веки изнутри и видимую часть склеры. Ткань эта выполняет защитную функцию: защищает глаз от пересыхания и проникновения пыли и инфекции. Дополнительно к этому слезные железы выделяют жидкость, которая служит смазкой для склеры и содержит лизоцим, бета-лизин, иммуноглобулины, т. е. является антибактериальной. Моргание приводит к постоянному обновлению жидкости, при этом механически удаляются микробы с поверхности глаза. При воспалении стенки капилляров становятся повышенно проницаемыми, расширяется и склера: из белой становится розового или красного цвета — симптом розового глаза. Как и везде в организме, по краям век и на поверхности конъюнктивы всегда имеются различные микроорганизмы. Среди них стрепто— и стафилококки, диплококки, дифтероиды и пр. При здоровом иммунитете они условно-патогенные, но при благоприятных для себя условиях они активизируются и вызывают воспаления. Среди возбудителей лидирует стафилококк, затем стрептококк, пневмококк, синегнойная палочка, бактерия Коха-Уикса, палочка Леффлера, гонококки. При лечении сложности возникают, если имеется сочетание бактерий и вирусов — микст-инфекции. Кроме иммунитета, свою роль могут сыграть: Конъюнктивит может появиться и при других патологиях глаза: блефаритах, дакриоциститах, синдроме сухого глаза. По типу возбудителя бактериальный конъюнктивит бывает катаральный, пневмококковый, дифтерийный, эпидемический, гонококковый и др. Итак, обо всем по порядку: Конъюнктивит по течению может протекать молниеносно, остро и хронически. Выраженность симптомов соответствующая: По путям заражения бактериальный конъюнктивит у взрослого может развиваться при контактах с зараженными выделениями из глаз (контактный путь передачи наиболее частый). Находиться рядом с больным в одном помещении безопасно, заразиться таким путем невозможно, потому что воздушно-капельным путем бактериальный конъюнктивит не передается, это не вирус. Пути передачи при бактериальном конъюнктивите: Чтобы избежать заражения бактериальным конъюнктивитом нужно: Независимо от своей формы конъюнктивит бактериальный имеет общие признаки: Клиника независимо от возраста аналогична, но у детей воспаление протекает тяжелее и у них чаще отмечаются осложнения. Сколько длится конъюнктивит? При правильном лечении не более 10–12 дней. Основное осложнение — хроническая форма недуга. При вовлечении в воспаление роговицы происходит ее помутнение, снижение остроты зрения за счет ее последующего рубцевания. Также возможен переход инфекции на другие отделы глаза, рубцы и выворот век, полная потеря зрения, но это в сложных случаях и при отсутствии лечения. Если у больного выявлен бактериальный конъюнктивит, симптомы и лечение его будут выясняться после дифференциальной диагностики. Офтальмолог для выбора лечения сначала должен всегда определить природу воспаления. При бактериальном конъюнктивите не нарушается общее состояние больного, выделения чаще гнойные, появляются пленки на глазах, отек век, переходной складки и конъюнктивы (хемоз). Сначала поражается один глаз, за ним другой, лимфоузлы не затрагиваются, сезонность не характерна. Вылечить конъюнктивит можно антибактериальной терапией, а на вирусы антибиотики не действуют. При вирусном конъюнктивите общее состояние нарушено, характерно сочетание вирусного конъюнктивита и ОРВИ. Обычно поражается только один глаз, выражена сезонность, лимфоузлы увеличены, отек век минимальный, выделения слизистые, без гноя. Для диагностики проводят: Нередко конъюнктивиты проходят и без специального лечения, а в целом лечить бактериальный конъюнктивит надо местными антибактериальными средствами — обычно это капли и мази. И только при менинго— и гонококках, вызывающих молниеносное протекание конъюнктивита, назначают сразу антибиотик широкого спектра — Цефтриаксон в уколах. В обычных случаях лечение проводят дома под контролем врача. Основные принципы лечения: Лечение бактериального конъюнктивита обычно симптоматическое, не этиотропное. Сначала обязательным является туалет глаз: протирание век, затем струйное промывание конъюнктивальной полости антисептиками, потом закапывание антибактериальных капель. Чтобы удалить гнойные корочки, их размягчают и осторожно удаляют тампоном с антисептиком: фурацилин, борная кислота, физраствор. Удаление производят стерильным тампоном, индивидуальным для каждого глаза. Гиперемия и отек век хорошо снимаются чередованием промываний из фурацилина и отваром ромашки — они имеют противовоспалительный эффект. При бактериальной этиологии конъюнктивита нельзя никаких согревающих компрессов, они будут способствовать распространению воспаления. Также нельзя накладывать на глаза повязку. После очищения глаз и ресниц от внешнего накопления гноя закапывают антибактериальные капли. Их повторяют каждые 2–3 часа, а на ночь за нижнее веко закладывают антибактериальную мазь. Применение капель и мази будет препятствовать склеиванию ресниц. Лечение антибиотиками проводят до конца, в течение 10–14 дней. При своевременном начале лечения улучшение появляется быстро, уже на 2 день, но это не повод прерывать терапию: возможна хронизация, и у возбудителей разовьется устойчивость к антибиотикам. В лечении применяют антибиотики, иногда их сочетают, используют глюкокортикостероиды — они имеют противовоспалительный эффект и уменьшают отек. Из антибиотиков применяют Тетрациклин, Офлоксацин, Линкомицин, Неомицин, Левомицетин. Чаще всего лечение длится около 2 недель и назначается оно только врачом. Лечить надо до полного и стойкого исчезновения симптомов, потом желательно провести контрольный бактериологический анализ содержимого конъюнктивального мешка. Применять «хорошие» препараты для лечения бактериальных конъюнктивитов по рекомендациям знакомых нельзя. Иногда к лечению добавляют капли с глюкокортикостероидами, но длительность их применения исключается сразу во избежание побочных эффектов. Их назначают не больше чем на 5 дней. Из антибактериальных глазных капель могут быть назначены: Норсульфазол, Альбуцид, Гентамицин, Левомицетин, Ванкомицин, Витабакт, Мирамистин, Офтадек, Флоксал, Тобрекс. Из антисептических средств — глазные мази: Эритромициновая, Тетрациклиновая, Офлоксациновая, Бацитрациновая. При тяжелом течении конъюнктивита назначаются капли Гентамицина, Тобрекса, Ципрофлоксацина, Ломефлоксацина, Офлоксацина. Вылечить конъюнктивит полностью возможно и несложно, но только при раннем обращении и выполнении всех предписаний лечащего врача. Запускать процесс нельзя. Народные средства служат только дополнением к основному лечению. Применяемая фитотерапия использует травы с противовоспалительными и антибактериальными свойствами. Среди них применяют настой лепестков роз (быстро снимают раздражение), корней алтея, сок алоэ, который разбавляют водой 1:10. Таким составом промывают глаза. Сок алоэ является природным антисептиком. При хорошем иммунитете и соблюдении гигиены, туалете глаз бактериальный коньюктивит пройдет и сам, без особого лечения. Для предупреждения заражения надо строго соблюдать личную гигиену: регулярно мыть руки с мылом, не трогать часто глаза, пользоваться только своими носовыми платками и своим полотенцем, применять только свою личную косметику и не давать ее другим, регулярно менять контактные линзы, не забывая о стерильности. Будьте здоровы! 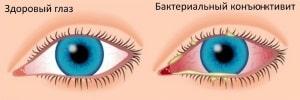
Этиология явления

Классификация патологии
Формы бактериального конъюнктивита
Симптоматические проявления
Возможные осложнения
Диагностические мероприятия
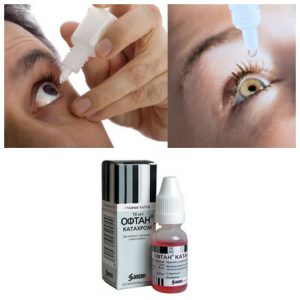
Принципы лечения
Народные средства и профилактика
Related Posts
17 февраля, 2021
Причины и диагностика аденовирусного конъюнктивита
17 февраля, 2021
Чем быстро и эффективно лечить конъюнктивит у детей
17 февраля, 2021