Врожденный дакриоцистит у новорожденных: методы лечения
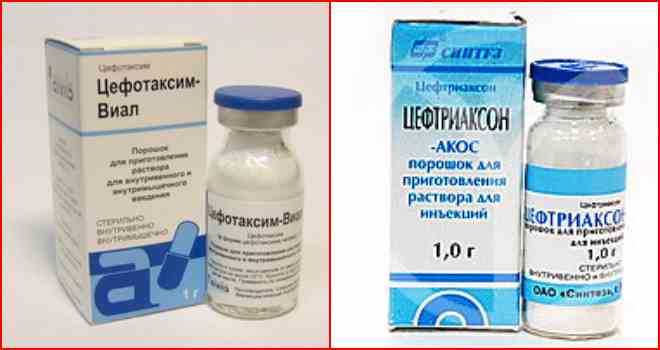
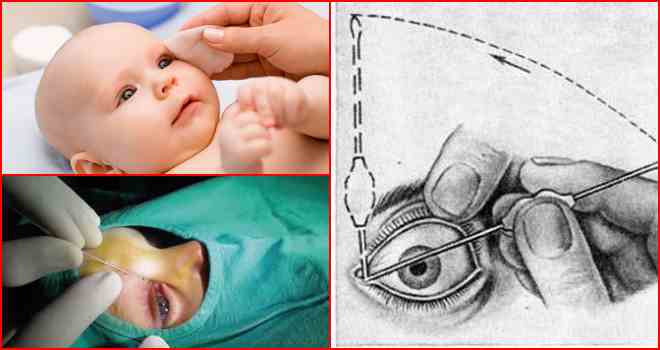
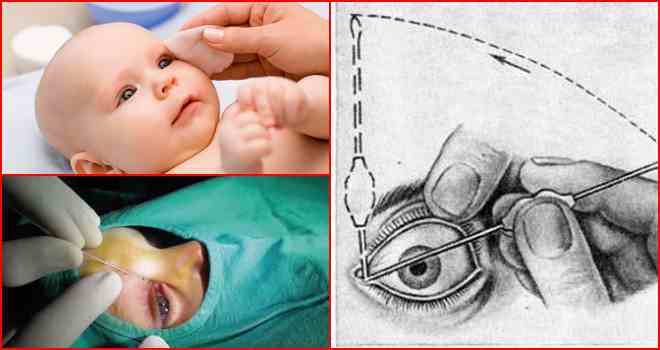
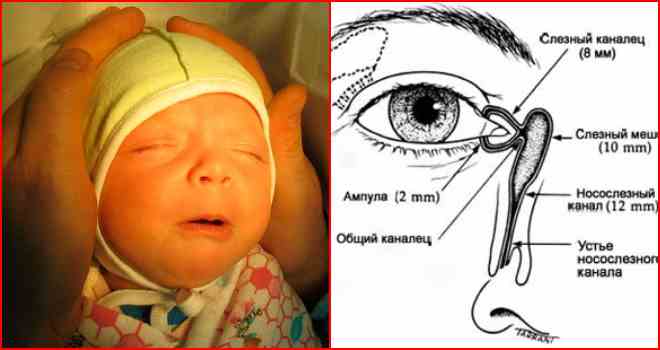
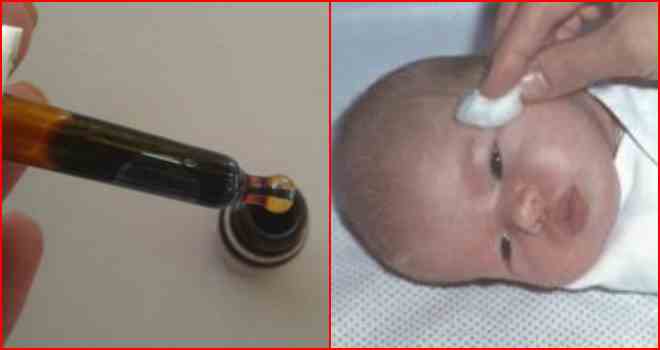
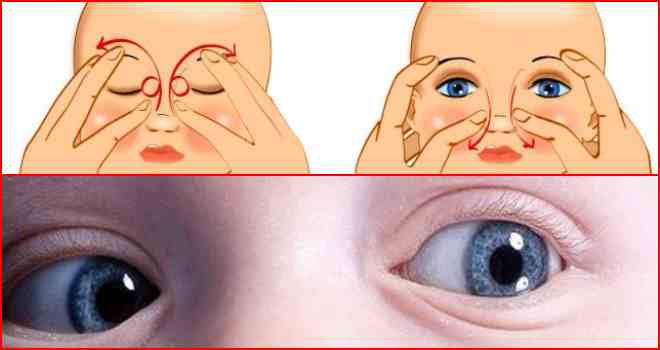
Содержание При дакриоцистите у новорожденных, лечение должно проводиться под контролем специалистов. Так как детский организм слаб и уязвим, то терапия назначается после полного обследования ребенка. Дакриоцистит у детей проявляется в виде воспалительного процесса на слезном мешке. Его наличие отмечено у 2 — 7% детей, которые переносят болезни слезных органов. У девочек патология встречается в 6 — 10 раз чаще, чем у новорожденных мальчиков. В медицине существует определенная классификация дакриоциститов: Отдельно выделяют у новорожденного следующие формы недуга: Острый дакриоцистит новорожденных чаще появляется вследствие хронического нарушения. В редких случаях он может быть отдельной болезнью. Патология заключается в гнойном воспалительном процессе на слезном мешке. Подробнее смотрите в этом полезном видео: Если симптомы сопровождаются воспалением окружающей клетчатки, врач ставит диагноз флегмона на слезном мешке. Врожденный недуг классифицируется по источнику происхождения и может быть: Появление дакриоцистита в детском возрасте вызывает стеноз слезного канала, на фоне чего происходит застой жидкости в полости слезного мешка. Часть слезовыводящего аппарата находится в области слезной ямки, которая расположена вблизи медиального угла глазницы. В этот мешок входят слезные каналы. Данное заболевание чаще вызывается атрезией конечного отверстия носослезной протоки. Патология развивается на фоне закупорки выводного отверстия и скопления жидкости в мешке, при этом в его полости образуется благоприятная для бактерий флора. Кроме микробов, там могут развиваться и другие микроорганизмы, которые вызывают расстройства и нарушения функциональности. Часто вытекание слез из мешка может затрудняться вследствие воспалительных процессов в слизистой. Непроходимость слезного канала у новорожденных вызывает следующие симптомы: При осмотре врач отмечает отечность и местное повышение температуры в месте локализации слезного мешка. Эти признаки у младенцев могут распространяться на близлежащие участки носовой полости и щек. Когда проводится пальпация, отмечается плотность тканей вокруг мешка, возникают болезненные ощущения. Возможно сужение глазной щели, если сильно выражена отечность. При нажатии на проблемный участок может вытекать гной. В первые дни болезни проба канальца оказывается положительной. Затем она становится отрицательной. Это значит, что произошла закупорка канала. У ребенка проявляются симптомы: Через несколько дней наблюдается расплавление содержимого мешка, а при касании отмечается флюктуация. В полости находится жидкость (гной, кровь). Возникает абсцесс, который может прорваться без помощи хирурга. У ребенка при дакриоцистите наблюдается непроходимость жидкости (при промывании слезных протоков). Из слезных точек может вытекать слизь или гной. Закупорка слезного канала у взрослых происходит редко, так как диаметр протока больше, чем у детей. При диагностике заболевания отмечается полная клиническая картина заболевания, которая состоит с наружных и внутренних признаков. Одновременно наблюдаются эмоциональные отклонения в поведении ребенка. Для более точной диагностики рекомендуется провести обследование на проходимость слезных протоков. Чтобы осуществить манипуляцию, необходимо поставить цветовую пробу Веста или канальцевую. Процедура заключается во введении тампона в полость носа, а в глаз закапывается раствор колларгола. Когда проходимость нормальная, на тампоне появляются пятна. Если они возникают через 5 — 10 минут, то считается, что проходимость протоков нарушена. Если пятна не появились, протоки полностью закрыты. Тест считается отрицательным. Чтобы узнать, в какой мере забит слезный канал, как сильно он закупорен, осуществляется зондирование слезных протоков. Чтобы проверить, есть ли непроходимость, можно провести пассивную слезно-носовую пробу. Результат считается положительным, если при промывании органа жидкость не вытекает из носа, а вырывается струей из слезных точек. Чтобы обнаружить сужение слезного канала, можно прибегнуть к использованию методов биомикроскопии глаза и флюоресцеиновой пробы. Чтобы увидеть пути слезных протоков, пользуются методом контрастной рентгенографии путей отекания слез. Этот способ проводится с использованием раствора йодолипола. Если у новорожденных дакриоцистит вызван бактериями, необходимо определить их тип. Для этого показан бактериологический посев содержимого слезного мешка. Если невозможно добраться до содержимого, ребенка обследует отоларинголог. Он может провести диагностическое обследование с помощью риноскопии. Для более подробного обследования может понадобиться осмотр травматолога, челюстно-лицевого хирурга, нейрохирурга и невролога. Непроходимость слезного канала у грудничка можно спутать с конъюнктивитом, каналикулитом и некоторыми другими патологиями. Поэтому проводится дифференциальная диагностика. Лечение дакриоцистита у новорожденных происходит в 2 этапа. Первым является массаж слезного мешка. Место локализации данного органа — это внутренний край глазницы. У взрослого человека он легко пальпируется через кожу. Проводить массаж рекомендуется маме (после дневного кормления). Процедура проводится умеренными по силе движениями (вверх и вниз). Нужно осуществлять по 6-10 нажимов. Если с каждым массажем объем вытекающего гноя становится больше, считается, что манипуляция выполняется правильно. Для новорожденных детей этот метод является наиболее эффективным. Принцип манипуляции: В случае правильного проведения массажа можно отметить появление слез и гноя в области выхода слезного канальца. Если массаж не помогает, нужно прибегнуть к промыванию носослезного канала. Процедура проводится через верхнюю или нижнюю точку слезы. После промывания проводят зондирование протока растворами антисептиков. Для этого используется зонд Боумена №2. Он менее толстый и не наносит вреда ребенку. Слишком толстый инструмент может вызвать чрезмерное расширение слезных протоков. Зонд продвигают осторожно. Его впихивают по ходу верхнего слезного канальца — впритык к кости. Не сдвигая зонд от внутренней стенки, его перемещают в вертикальное положение, продолжая продвижение вниз. Манипуляция проводится до момента, пока пластина, размещенная на его середине, на 1 см не дойдет до уровня sulcus supraorbitalis — зоны на лицевой части черепа. Затем зонд следует извлечь, провести промывание с использованием раствора фурацилина 1:5000. Если зондирование осуществлено успешно, жидкость будет свободно попадать в носовую полость. Чтобы полностью устранить врожденный дакриоцистит, необходимо вводить в глаз и нос капли дезинфицирующего действия. Когда протоки сильно сужаются и их невозможно пробить, возникает острый дакриоцистит. При его обнаружении назначают стационарное лечение. Чтобы ускорить процесс перехода к флюктуации, можно использовать УВЧ-терапию. Благоприятно влияет на протекание болезни прием поливитаминов. Если появилась флюктуация, можно вскрывать флегмону. После вмешательства необходимо проводить дренажи с использованием 10% раствора хлорида натрия. На протяжении 3-7 дней требуется осуществлять промывание раны антисептическими растворами. Чтобы вылечить дакриоцистит, симптомы которого тяжелые, можно использовать антибиотики. Обычно рекомендуется принимать противомикробные препараты пенициллинового ряда. В этом случае курс лечения — 5 — 14 дней. Они помогут избавиться от бактерий, которые скопились в полости мешка. Для применения внутрь используют Ампициллин и Оксациллин. Курс лечения аминогликозидами составляет от 5 до 10 дней. Они устраняют бактерии в полости слезного мешка. Способы введения медикаментов — инъекции внутримышечные и внутривенные. Прием дважды в день. При лечении цефалоспоринами, курс составляет от 5 до 14 дней. Действие такое же, как и у предыдущих препаратов. Введение проводится при помощи инъекций. Хорошо действуют на болезнь Цефтриаксон и Цефотаксим. Если используются сульфаниламидные препараты, курс лечения составляет от 5 до 14 дней. Способ приема — внутрь, в виде таблеток. Хорошее действие проявляет Сульфадимидин. Если наблюдается выраженная интоксикация, врач обязан назначить капельное внутривенное введение раствора Гемодеза по 200 — 400 мл. Терапия длится 1 — 3 дня. В течение 5-10 суток поочередно нужно вводить внутривенно растворы хлорида кальция 10% по 10 мл и гексаметилентетрамина в дозе 10 мл. В случае дакриоцистита у новорожденных лечение начинается с массажа. В дополнение можно использовать закапывание глаз следующими препаратами: Если вышеперечисленные средства не помогли, нужно прибегнуть ко второму этапу лечения. Процедура проводится под воздействием местного анестетика. Она заключается в принужденном промывании слезного протока. Анестетик вводится капельно в глаз, чтобы не тревожить ребенка болезненными ощущениями. Перед проведением процедуры врач должен назначить общий анализ крови, чтобы выяснить скорость ее сворачивания.Подробнее о лечении глазок новорожденных смотрите в этом видео: Если дакриоцистит у ребенка еще не перешел в запущенную форму и бактериальная инфекция не распространилась, можно прибегнуть к массажу и промыванию. У ребенка пробка в носослезном канале еще не затвердела, поэтому ее можно пробить самостоятельно. Если симптомы острого дакриоцистита дополняются слезотечением, необходимо хирургическое вмешательство, которое поможет восстановить транспортирование жидкости.Медицинские показания
Этиология заболевания
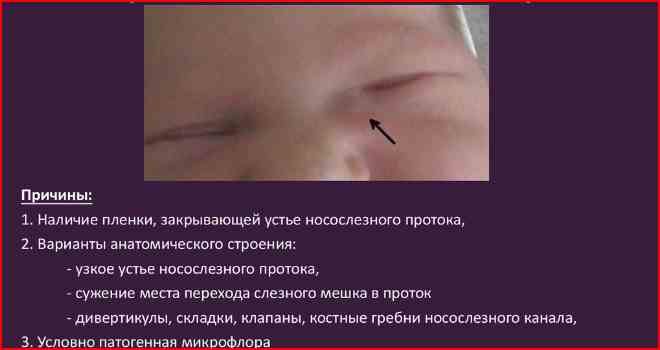
Симптоматика и диагностика
Методы терапии
Методика промывания
Прием других медикаментов